"医生!孩子明明没咳嗽也没喘,怎么指尖血氧仪突然报警显示85%?"在儿科急诊室,5岁肺炎患儿小林的妈妈惊慌失措地举着监测仪。这个场景并非个例——近期多地儿科门诊报告,约15%的呼吸道感染患儿出现"看似呼吸平稳,实则血氧暴跌"的沉默性低氧血症(Silent Hypoxemia)。这种"无声的危机"如同隐藏的定时炸弹,若未及时识别,可能引发多器官衰竭甚至死亡。为何孩子的呼吸系统会"隐瞒"缺氧信号?家长该如何火眼金睛识破这场"呼吸伪装"?
一、沉默性低氧血症:呼吸系统的"障眼法"
正常情况下,当血氧饱和度(SpO₂)降至90%以下时,人体会通过呼吸加快(成人>20次/分,儿童>30次/分)、鼻翼扇动、三凹征(锁骨上窝、肋间隙凹陷)等表现发出"缺氧警报"。但沉默性低氧血症患者却打破这一规律:
· 呼吸频率正常:甚至低于疾病基础值(如肺炎患儿呼吸频率从40次/分降至25次/分)。
· 无明显喘憋:仅表现为精神萎靡、食欲下降等非特异性症状。
· 血氧断崖式下跌:1小时内SpO₂从95%骤降至85%以下,且无代偿性呼吸加深。
发生机制:
1. 肺泡通气/血流比例失调:病毒(如呼吸道合胞病毒、流感病毒)破坏肺泡上皮细胞,导致局部肺泡萎陷(肺不张)与过度充气并存,有效气体交换面积减少30%-50%。
2. 氧解离曲线右移:发热、酸中毒等因素使血红蛋白与氧亲和力下降,即使动脉血氧分压(PaO₂)降至50mmHg(正常80-100mmHg),SpO₂仍可能显示90%以上的"虚假正常"。
3. 儿童呼吸系统特殊性:
· 婴幼儿肋间肌薄弱,缺氧时难以通过胸廓运动增加通气量。
· 肺泡数量少(成人3-4亿,新生儿仅2400万),代偿空间有限。
· 咳嗽反射弱,痰液易堵塞小气道,加重通气障碍。
案例:2岁腺病毒肺炎患儿小美,呼吸频率28次/分(正常20-30次/分),但血气分析显示PaO₂ 48mmHg(严重低氧血症),因未及时识别,24小时内发展为急性呼吸窘迫综合征(ARDS)。
二、高危信号:这些细节暴露"沉默杀手"
尽管呼吸表现隐匿,但以下线索可帮助家长早期识别:
1. 行为改变:从"活泼"到"蔫儿"的转折
· 婴幼儿:拒食、嗜睡(唤醒后反应迟钝)、玩玩具时频繁停顿。
· 学龄前儿童:诉说"头晕""没力气",不愿下地行走。
· 学龄期儿童:上课注意力不集中、作业错误率上升,体育活动时易跌倒。
关键点:与疾病基础状态对比,如肺炎患儿平时呼吸急促,突然变得"安静",需高度警惕。
2. 监测数据:指尖血氧仪的"红色警报"
· 正确使用方法:
· 选择儿童专用探头(成人探头可能因尺寸过大导致测量误差)。
· 测量前用酒精棉片清洁手指,避免低温导致末梢循环不良。
· 连续测量3次取平均值,若SpO₂<95%或波动>3%,需复测。
· 异常阈值:
· 婴幼儿:SpO₂持续<92%(海平面、静息状态)。
· 儿童:SpO₂持续<94%,或运动后(如爬楼梯)SpO₂下降>5%。
3. 伴随症状:容易被忽视的"配角"
· 皮肤表现:口唇、甲床发绀(缺氧导致血红蛋白氧合减少),但轻中度低氧时可能仅表现为耳垂、鼻尖苍白。
· 消化系统:恶心、呕吐(缺氧刺激延髓呕吐中枢),婴幼儿可能出现腹胀(肠蠕动减弱)。
· 心率变化:代偿性增快(>120次/分),但严重低氧时反而减慢(<80次/分),提示病情危重。
三、急救处理:与时间赛跑的"黄金4分钟"
发现孩子血氧骤降后,家长应立即启动"三步急救法":
1. 开放气道:清除呼吸路的"障碍物"
· 让患儿取仰卧位,头后仰15°-30°(婴幼儿下颌角与耳垂连线与地面垂直)。
· 用吸鼻器清理鼻腔分泌物,若痰液黏稠可雾化吸入生理盐水(2ml/次)后拍背排痰。
· 禁忌:盲目抠挖咽喉部,可能引发呕吐导致窒息。
2. 氧疗支持:家庭版的"呼吸援助"
· 设备选择:
· 轻度低氧(SpO₂ 90%-94%):鼻导管吸氧(1-2L/分),氧流量=体重(kg)×0.5(L/分)。
· 中重度低氧(SpO₂<90%):面罩吸氧(5-8L/分),注意密封性避免漏气。
· 注意事项:
· 避免长时间高浓度吸氧(>60%)导致氧中毒(表现为咳嗽、胸痛、视网膜病变)。
· 氧疗30分钟后复测SpO₂,若未上升至95%以上,需立即就医。
3. 紧急转运:把握"黄金救治期"
· 转运指征:
· SpO₂<90%持续10分钟以上。
· 出现呼吸节律改变(如点头呼吸、叹息样呼吸)。
· 意识水平下降(从清醒到嗜睡或昏迷)。
· 途中监护:
· 持续吸氧并监测SpO₂。
· 保持患儿侧卧位,防止呕吐误吸。
· 记录呼吸频率、心率变化,为医生提供关键信息。
四、预防策略:构筑呼吸健康的"防护网"
1. 疫苗接种:构建免疫屏障
· 按时接种流感疫苗(6月龄以上)、肺炎球菌疫苗(PCV13、PPSV23),降低呼吸道感染风险。
· 案例:接种过13价肺炎疫苗的2岁患儿,即使感染肺炎链球菌,发生重症的概率降低75%。
2. 环境管理:打造"清洁呼吸区"
· 室内湿度维持在40%-60%(使用加湿器需每日清洗防止霉菌滋生)。
· 避免二手烟暴露(烟雾中的尼古丁可损伤呼吸道纤毛,降低痰液排出能力)。
· 定期清洗空调滤网(每2周1次),减少尘螨、霉菌滋生。
3. 早期识别:做孩子的"健康侦探"
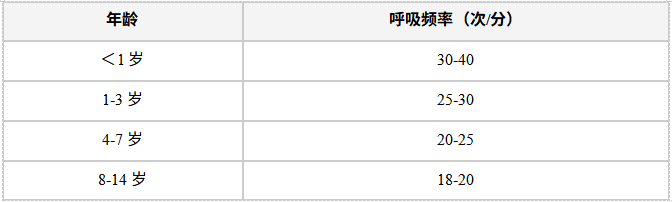
· 每日晨起监测体温、呼吸频率(正常值见下表),记录异常变化。
· 对有哮喘、先天性心脏病等基础疾病的孩子,备好家用血氧仪和急救药物(如沙丁胺醇雾化剂)。
从隐匿的缺氧信号到危重的呼吸衰竭,沉默性低氧血症的威胁不容小觑。但通过科学监测、及时干预和预防管理,我们完全可以将这场"呼吸伪装战"转化为守护生命的胜利——因为对于孩子而言,每一次平稳的呼吸,都应是健康最真实的注脚。




