摘要
妇产超声检查是妇科疾病诊断和妊娠监测的重要手段,其准确性受多种因素影响,其中肠道准备和复查策略是临床关注的核心问题。本文结合2025年最新指南和循证医学证据,系统分析肠道准备的适用场景、优化方法,以及复查的指征与间隔,旨在为临床决策提供科学依据。
一、肠道准备在妇产超声检查中的必要性
1.肠道准备的目的与机制
妇产超声检查(无论经腹超声还是腔内超声)的影像质量易受肠道气体和内容物干扰。肠道准备的核心目标是:
· 减少肠气伪影:肠道积气可散射超声波,导致图像模糊,影响子宫、卵巢及盆腔结构的显影。
· 避免误诊:未排空的乙状结肠或粪块可能被误认为盆腔包块(如卵巢肿瘤或子宫肌瘤)。
· 提高病变检出率:如子宫内膜异位症、宫外孕等疾病需清晰显示盆腔解剖关系。
2.不同检查方式的肠道准备策略
(1)经腹超声(TAUS)
· 常规准备:检查前1天避免产气食物(如豆类、碳酸饮料),检查前4小时禁食,必要时口服缓泻剂(如聚乙二醇)。
· 膀胱充盈:需饮水500~800 mL憋尿,利用充盈的膀胱作为声窗,推开肠管以显露子宫附件。
(2)经阴道/直肠腔内超声(TVUS/TRUS)
· 笔者认为非常重要:过去医师通常认为无需肠道准备,因探头直接接触宫颈和阴道穹隆,肠气干扰较小,但是不是没有,通常严重的胀气可能影响图像质量,进而对诊断结果造成影响,引起漏诊或误诊的情况。若患者合并严重便秘,可建议服用乳果糖/二甲硅油等辅助排便/排气。
(3)特殊场景的优化
· 肥胖患者:腹壁脂肪增厚叠加肠气干扰,需更严格的肠道清洁。
· 急诊检查:如怀疑宫外孕破裂或卵巢蒂扭转时,以快速诊断优先,可省略准备。
3.争议与循证支持
· 反对观点:部分研究认为,常规肠道准备对TVUS或无并发症的低风险患者收益有限,可能增加患者不适(如腹痛、脱水)。
· 支持证据:2024年《国际妇产超声学会(ISUOG)》指南指出,对于复杂盆腔病变(如深部浸润型子宫内膜异位症),肠道准备可提高诊断敏感性(证据等级Ⅱa)。
二、妇产超声复查的必要性与临床决策
1.复查的核心指征
(1)妊娠相关监测
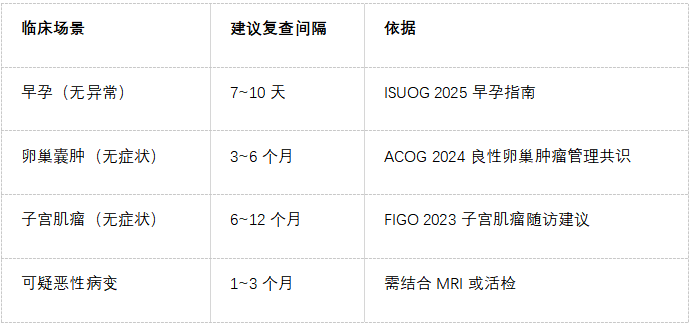
· 早孕评估:
· 孕囊位置(排除宫外孕):初次检查未见孕囊时,需48小时后复查β-hCG联合超声。
· 胎心确认:孕6~8周未检出胎心者,1~2周后复查以排除胚胎停育。
· 中晚孕随访:
· 胎盘位置异常(如前置胎盘):每4周复查直至分娩。
· 胎儿生长受限(FGR):每2~3周监测脐血流和羊水指数。
(2)妇科疾病动态观察
· 卵巢囊肿:
· 单纯性囊肿(<5 cm):3~6个月复查,若持续存在需排除肿瘤性病变。
· 复杂性囊肿(如分隔、实性成分):1~3个月复查,必要时行MRI或肿瘤标志物检测。
· 子宫肌瘤:
· 无症状肌瘤:每年1次超声监测大小变化。
· 药物治疗后:3~6个月评估体积缩小效果。
(3)术后或治疗后评估
· 术后并发症:如子宫切除术后需排查血肿、感染或残留病灶。
· 肿瘤疗效:化疗后卵巢癌患者需每3个月复查CA125及超声。
2.复查频率的循证推荐
3.过度复查的风险与规避
· 假阳性焦虑:频繁检查可能导致患者心理负担,如生理性囊肿的过度干预。
· 资源浪费:无明确指征的复查增加医疗成本。建议结合临床症状、肿瘤标志物(如HE4、CA125)综合判断。
三、个体化决策与未来展望
1.基于患者特征的调整
· 年龄因素:绝经后女性卵巢囊肿恶性风险较高,需缩短复查间隔(如3个月)。
· 合并症:糖尿病患者肠道准备时需警惕低血糖,可改用低剂量泻药。
2.新技术的影响
· 三维超声与弹性成像:未来可能减少肠道准备的依赖,通过多平面重建优化图像。
· 人工智能辅助诊断:AI算法可自动识别肠气干扰区域,提高检查效率。
结论
妇产超声的肠道准备和复查策略需平衡诊断准确性与患者体验。经腹/腔内超声中合理的肠道准备可显著提升影像质量,而复查频率应基于疾病风险分层和个体化需求。临床医生需结合最新指南、患者意愿及资源可及性制定最优方案。未来随着技术进步,无创、精准的监测模式将进一步优化妇产超声的临床应用。
(王锦玉 河南中医药大学第三附属医院)



