异柠檬酸脱氢酶(IDH)是三羧酸循环中的关键酶,负责将异柠檬酸转化为α-酮戊二酸(α-KG)。然而,当IDH1或IDH2基因发生突变时,这一代谢酶竟摇身一变成为致癌因子——通过产生异常代谢物2-羟基戊二酸(2-HG),干扰表观遗传调控,驱动肿瘤发生。近年来,IDH1/IDH2突变在胶质瘤、急性髓系白血病(AML)、胆管癌等多种肿瘤中被发现,其检测不仅用于诊断分型,更成为靶向治疗的关键依据。本文将深入解析IDH1/IDH2突变的作用机制、临床意义及治疗进展。
一、IDH1/IDH2突变的作用机制:从代谢异常到表观遗传失控
1.突变类型与酶活性改变
IDH1和IDH2分别定位于细胞质和线粒体,其突变集中在酶活性中心的精氨酸(R)残基(如IDH1 R132、IDH2 R140/R172)。突变后,酶的催化方向发生逆转——不再将异柠檬酸转化为α-KG,而是将其还原为2-HG。
2-HG的致癌作用:
表观遗传调控异常:2-HG是α-KG的类似物,可竞争性抑制α-KG依赖的表观遗传酶(如TET家族DNA去甲基化酶、组蛋白去甲基化酶),导致DNA和组蛋白甲基化异常,基因表达失调。
代谢重编程:2-HG抑制线粒体功能,促进肿瘤细胞依赖糖酵解(瓦博格效应),同时干扰抗氧化系统,增强肿瘤细胞存活能力。
2.突变与肿瘤发生的“因果关系”
胶质瘤:约70%的WHO 2-3级弥漫性胶质瘤存在IDH1 R132突变,这类肿瘤进展更缓慢,但对放化疗更敏感。
AML:约15%-20%的AML患者携带IDH1/IDH2突变,突变阳性患者常伴随NPM1突变或FLT3-ITD阴性,预后中等。
胆管癌:约20%的肝内胆管癌存在IDH1突变,与肿瘤侵袭性及化疗耐药相关。
二、临床意义:从诊断分型到预后判断
1.诊断分型:IDH突变作为肿瘤亚型的“分子标签”
胶质瘤:2021年WHO中枢神经系统肿瘤分类将IDH突变作为胶质瘤分型的核心指标。IDH野生型胶质瘤多为原发恶性(如胶质母细胞瘤),而IDH突变型胶质瘤预后显著更好。
AML:IDH突变与NPM1、FLT3等基因共同定义AML的分子亚型,指导治疗策略选择。
2.预后判断:突变状态影响生存期
胶质瘤:IDH突变型胶质瘤的中位总生存期(OS)可达10年以上,显著长于野生型(约15个月)。
AML:IDH突变阳性AML患者接受化疗的完全缓解率(CR)约60%,与野生型相似,但复发风险更高。
三、检测方法:从“单基因检测”到“多组学联合”
1.常用检测技术
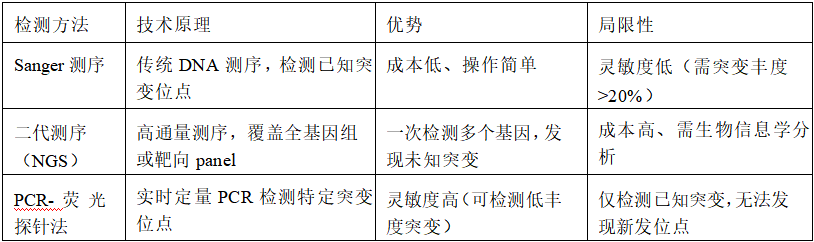
2.指南推荐与临床实践
NCCN指南:建议所有胶质瘤、AML患者进行IDH1/IDH2突变检测,尤其年轻或预后中等患者。
检测时机:
诊断时:明确肿瘤分子分型,指导一线治疗。
复发/耐药后:动态监测突变状态,评估靶向治疗机会。
四、靶向治疗:从“抑制突变酶”到“逆转表观遗传”
1.第一代IDH抑制剂:突破性进展
艾伏尼布(Ivosidenib):针对IDH1 R132突变,获批用于AML和胆管癌。在AML中,单药治疗完全缓解率(CR)达32.8%,中位OS达9.3个月。
恩西地平(Enasidenib):针对IDH2 R140/R172突变,AML患者CR率达23%,中位OS达9.3个月。
2.第二代IDH抑制剂:克服耐药性
罗伐西替尼(Rovasidenib):新一代IDH1/IDH2双靶点抑制剂,在临床前研究中显示对第一代耐药突变有效。
联合治疗策略:IDH抑制剂+表观遗传药物(如阿扎胞苷)或免疫检查点抑制剂(如PD-1),旨在增强疗效。
3.挑战与未来方向
耐药机制:约30%的患者在IDH抑制剂治疗后出现继发突变(如IDH1 R132C),导致药物失效。
生物标志物开发:需寻找预测IDH抑制剂疗效的标志物(如2-HG水平、表观遗传特征)。
结语:IDH突变检测,开启肿瘤精准治疗新维度
IDH1/IDH2突变从代谢酶到致癌因子的“身份反转”,揭示了肿瘤发生的新机制。通过规范检测、精准用药和个体化管理,患者不仅能获得更长的生存期,更能实现更高的生活质量。未来,随着更多创新药物的涌现和联合治疗策略的优化,IDH突变阳性肿瘤的治疗必将迎来更广阔的天地。
(李婷婷 河南省人民医院 病理科)



