一、立题背景
腹腔镜手术凭借创伤小、恢复快等优势,在妇科领域得到了广泛应用,如子宫肌瘤剔除术、卵巢囊肿切除术等。然而,腹腔镜手术需建立气腹以创造手术操作空间,气腹压力的设置直接影响患者的呼吸循环功能[1]。气腹压力过高可能导致膈肌上抬,胸腔容积缩小,肺顺应性降低,进而影响呼吸功能;同时,气腹压力还可能影响腹腔内血管,导致血流动力学改变,对循环功能产生不良影响。
目前,关于妇科腹腔镜手术中最佳气腹压力的设置尚未形成统一标准,不同医疗机构甚至不同医师所采用的气腹压力存在差异。2022 年,在临床实践中发现,部分患者因气腹压力设置不当,术后出现呼吸急促、血压波动等并发症,影响了患者的康复进程。因此,深入研究不同气腹压力设置对妇科腹腔镜手术患者呼吸循环功能的影响,并提出针对性的护理对策,具有重要的临床意义。
二、目的意义
本研究旨在探讨不同气腹压力设置(低压力与常规压力)对 2022 年接受妇科腹腔镜手术的 50 例患者呼吸循环功能的影响,明确更适宜的气腹压力范围,为临床手术参数的优化提供依据。同时,根据研究结果制定相应的护理对策,以减少因气腹压力设置不当导致的呼吸循环功能紊乱,降低术后并发症的发生率,促进患者早日康复,提高患者的就医体验和生活质量。
三、具体实施方案
(一)文献查证
通过查阅国内外相关文献,了解气腹压力对呼吸循环功能影响的机制、不同气腹压力在妇科腹腔镜手术中的应用效果以及相关的护理措施等。目前的研究表明,气腹压力升高可引起呼吸频率、潮气量、血氧饱和度等呼吸指标以及心率、血压等循环指标的改变,但关于不同压力范围的具体影响程度仍需进一步研究。
(二)一般资料
选取 2022 年 1 月至 2022 年 12 月在我院接受妇科腹腔镜手术的患者 50 例作为研究对象。纳入标准:年龄 18-60 岁;ASA 分级 Ⅰ-Ⅱ 级;无严重心肺疾病、肝肾功能不全等基础疾病;均行择期妇科腹腔镜手术,如子宫肌瘤剔除术、卵巢囊肿切除术等。排除标准:有腹腔镜手术禁忌证者;术中中转开腹者;存在精神疾病或认知功能障碍者[2]。
将 50 例患者随机分为观察组和对照组,每组 25 例。观察组患者年龄 22-58 岁,平均(38.5±6.2)岁;体重 45-70kg,平均(55.3±5.8)kg;手术类型:子宫肌瘤剔除术 12 例,卵巢囊肿切除术 10 例,其他 3 例。对照组患者年龄 23-59 岁,平均(39.2±5.9)岁;体重 46-69kg,平均(54.8±6.1)kg;手术类型:子宫肌瘤剔除术 11 例,卵巢囊肿切除术 11 例,其他 3 例。两组患者在年龄、体重、手术类型等一般资料方面比较,差异无统计学意义(P>0.05),具有可比性。
(三)方法
两组患者均采用全身麻醉,麻醉诱导和维持方法相同。麻醉诱导:依次静脉注射咪达唑仑 0.05mg/kg、丙泊酚 2mg/kg、芬太尼 3μg/kg、维库溴铵 0.1mg/kg,气管插管后连接呼吸机进行机械通气,设置潮气量 8-10ml/kg,呼吸频率 12-16 次 /min,吸呼比 1:2,氧流量 2L/min。麻醉维持:持续静脉泵注丙泊酚 4-6mg/(kg・h)、瑞芬太尼 0.1-0.2μg/(kg・min),间断静脉注射维库溴铵维持肌松。
1. 对照组
采用常规气腹压力,设置为 12-14mmHg。术中持续监测气腹压力,确保其维持在设定范围内。
2. 观察组
采用低气腹压力,设置为 8-10mmHg。同样术中持续监测气腹压力,维持在设定范围。
两组患者手术均由同一组医师完成,手术时间、术中出血量等指标进行记录。
(四)统计学方法
采用 SPSS22.0 统计学软件进行数据分析。计量资料以均数 ± 标准差(x±s)表示,组间比较采用 t 检验;计数资料以率(%)表示,组间比较采用 χ² 检验。以 P<0.05 为差异具有统计学意义。
四、结果
(一)两组患者手术前后呼吸功能指标比较
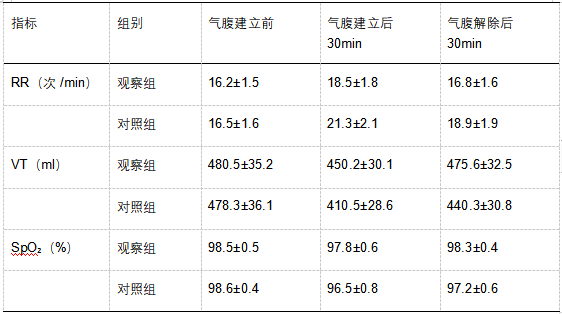
气腹建立前,两组患者的呼吸频率(RR)、潮气量(VT)、血氧饱和度(SpO₂)比较,差异无统计学意义(P>0.05)。气腹建立后 30min 及气腹解除后 30min,观察组的 RR 低于对照组,VT、SpO₂高于对照组,差异具有统计学意义(P<0.05)。具体数据见表 1。
表 1 两组患者手术前后呼吸功能指标比较(x±s)
(二)两组患者手术前后循环功能指标比较
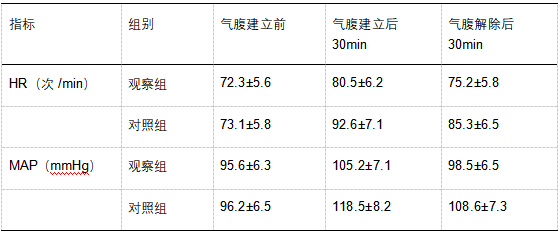
气腹建立前,两组患者的心率(HR)、平均动脉压(MAP)比较,差异无统计学意义(P>0.05)。气腹建立后 30min 及气腹解除后 30min,观察组的 HR、MAP 低于对照组,差异具有统计学意义(P<0.05)。具体数据见表 2。
表 2 两组患者手术前后循环功能指标比较(x±s)
(三)两组患者术后并发症发生情况比较
观察组术后出现呼吸急促 1 例,血压波动 1 例,并发症发生率为 8%;对照组术后出现呼吸急促 3 例,血压波动 4 例,并发症发生率为 28%。观察组并发症发生率低于对照组,差异具有统计学意义(P<0.05)。
五、讨论
本研究结果显示,不同气腹压力设置对妇科腹腔镜手术患者的呼吸循环功能有显著影响。气腹建立后,由于腹腔内压力升高,膈肌上抬,胸腔容积减少,肺顺应性下降,导致呼吸功能受到抑制,表现为呼吸频率加快、潮气量减少、血氧饱和度降低[3]。而循环系统方面,气腹压力升高可压迫腹腔内血管,使回心血量减少,同时交感神经兴奋,导致心率加快、血压升高[4]。
观察组采用 8-10mmHg 的低气腹压力,相比对照组 12-14mmHg 的常规气腹压力,对患者呼吸循环功能的影响更小。这是因为低气腹压力对膈肌的上抬作用较弱,对胸腔容积和肺顺应性的影响较小,从而使呼吸功能指标保持相对稳定;同时,对腹腔内血管的压迫较轻,回心血量受影响较小,循环功能更稳定[5]。
在护理方面,对于采用不同气腹压力的患者,应采取针对性的护理措施。术前,对患者进行全面评估,了解患者的心肺功能状况,做好健康教育,告知患者气腹的相关知识及可能出现的不适,减轻患者的焦虑情绪[6]。术中,密切监测患者的呼吸循环指标,如呼吸频率、潮气量、血氧饱和度、心率、血压等,及时发现异常并通知医师处理。对于采用常规气腹压力的患者,更要加强监测,一旦出现呼吸循环功能紊乱,及时协助医师调整气腹压力或采取其他干预措施。术后,指导患者进行有效的咳嗽、咳痰,促进肺功能恢复;密切观察患者的生命体征,注意有无呼吸急促、血压波动等并发症的发生,发现问题及时处理。
六、结论
在妇科腹腔镜手术中,采用 8-10mmHg 的低气腹压力对患者呼吸循环功能的影响较小,可降低术后并发症的发生率。临床应优先选择低气腹压力进行手术,并根据患者的具体情况采取针对性的护理对策,以保障患者的手术安全,促进患者早日康复。
七、参考文献
[1]刘吉海,邬键文,李秋香,等. 妇科腹腔镜手术中头低臀高位对患者呼吸及循环的影响 [J]. 名医, 2022, (05): 60-62.
[2]温娟. 控制性膨胀法肺复张对妇科腹腔镜手术患者呼吸力学及氧合功能的影响[D]. 川北医学院, 2021. DOI:10.27755/d.cnki.gcbyx.2021.000188.
[3]黄结玲. 妇科腹腔镜手术中头低臀高位对患者呼吸及循环的影响 [J]. 吉林医学, 2020, 41 (06): 1511-1513.
[4]刘菊,郭鹏,王刚,等. 不同剂量纳布啡联合舒芬太尼对妇科腹腔镜手术患者呼吸及镇痛的影响 [J]. 医学综述, 2020, 26 (05): 1021-1026.
(侯蒙蒙 开封市妇产医院)



